MEDELLÍN, COLOMBIA, SURAMERICA No. 328 ENERO DEL AÑO 2026 ISNN 0124-4388
MEDELLÍN, COLOMBIA, SURAMERICA No. 328 ENERO DEL AÑO 2026 ISNN 0124-4388
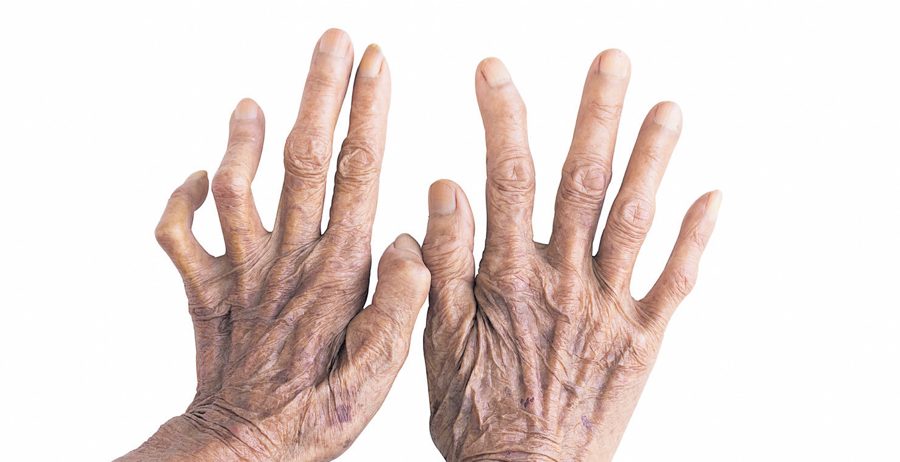

La lepra, científicamente conocida como Mycobacterium leprae o bacilo de Hansen, ha acompañado a la humanidad durante siglos. En Colombia, su historia se entrelaza con la colonización, la medicina incipiente y los esfuerzos de salud pública que transformaron una enfermedad temida en un evento sanitario controlable.
Se cree que la lepra llegó a América a través de españoles y portugueses, y posteriormente con los esclavos africanos que arribaron al continente. En el territorio que hoy conocemos como Colombia, los primeros registros ubican la enfermedad en Cartagena de Indias, desde donde se extendió al interior del país. Incluso se menciona que miembros de la expedición de Gonzalo Jiménez de Quesada padecían la enfermedad. Las zonas con mayor presencia histórica de lepra incluyen Norte de Santander, Santander, Bolívar y Boyacá.
Durante gran parte del siglo XIX y XX, la principal estrategia para contener la lepra fue el aislamiento. Se construyeron lazaretos como el de Caño de Loro (1784), el de Contratación (1812) y el de Agua de Dios (1871), donde los enfermos eran recluidos para proteger a la población sana. Estas instituciones enfrentaron desafíos constantes: escasez de recursos, evasiones de pacientes y conflictos sociales, especialmente durante la guerra de los Mil Días (1899-1902).
La Ley 14 de 1907 reforzó el aislamiento obligatorio, mientras que la Ley 148 de 1961 marcó un punto de inflexión: los lazaretos fueron suprimidos, se restituyeron los derechos civiles de los pacientes y se promovió la integración social de quienes sobrevivieron con secuelas.
El descubrimiento del bacilo de Hansen en 1873 permitió avanzar en la comprensión científica de la enfermedad. En Colombia, médicos como Gabriel J. Castañeda exploraron tratamientos tempranos con quinina y ácido fénico. Sin embargo, fue la introducción de la poliquimioterapia en 1985 la que revolucionó el panorama: la lepra se volvió curable y la prevención de discapacidades pasó a ser posible.
Según la Organización Mundial de la Salud (OMS), “en 2018, se reportaron 30.957 casos de lepra en las Américas, cifra que disminuyó a 29.936 en 2019. En 2020, el número de casos detectados sufrió una drástica caída a 19.195, lo que representa una reducción del 35,9 % respecto al año anterior, atribuida al impacto de la pandemia de COVID-19. En 2021, los casos aumentaron ligeramente a 19.826 (631 más que en 2020)”.
Posteriormente, en 2023, se notificaron 182.815 nuevos casos de lepra a nivel mundial, de los cuales el 13,6 % fueron reportados en la Región de las Américas, donde más del 90 % de los casos se concentra en Brasil. Antes de la pandemia de COVID-19, se registraban anualmente alrededor de 30.000 nuevos casos en las Américas, cifra que disminuyó significativamente durante la pandemia, pero que en 2023 volvió a incrementarse, alcanzando aproximadamente 25.000 casos.
Para el año 2024, la Universidad de Córdoba reportó que “solo en un año en Colombia se contabilizan 290 nuevos casos de lepra, infección que se clasifica dentro del grupo de las 20 enfermedades tropicales desatendidas más frecuentes en Latinoamérica”, según la Dra. Andrea Marchiol, especialista en Medicina Interna y magíster en enfermedades tropicales, proveniente de Argentina.
La experta explicó: “El riesgo para estas enfermedades desatendidas aumenta además en personas o poblaciones que tienen un acceso limitado a los sistemas de salud, porque las detecciones tardías conllevan a un tratamiento inoportuno y, por lo tanto, las complicaciones son tardías. Es un tema también muy vinculado a la ruralidad, donde existen ciertos determinantes sociales y económicos”.
La médica aclaró que “no son desatendidas las enfermedades, sino los pacientes” y destacó que Colombia y otros países de Latinoamérica han avanzado en el reconocimiento de estas patologías, estableciendo programas de control en línea con los indicadores de la OMS para 2030.
En 2025, se notificaron 245 casos de enfermedad de Hansen, cifra inferior a los 284 casos esperados, lo que representa una disminución del 13,7 % en comparación con las proyecciones. Del total de casos, el 2 % corresponde a niñas y niños (seis casos).
Según el Instituto Nacional de Salud (INS), “la reducción de casos refleja la continuidad de los programas de detección temprana y tratamiento oportuno con poliquimioterapia, así como las estrategias de prevención y seguimiento de contactos”.
Además, señalan que el fortalecimiento de la vigilancia permitió que Colombia mantuviera, en 2024, el cumplimiento de la meta internacional de eliminación de la lepra, con menos de 1 caso por cada 10.000 habitantes y una tasa de discapacidad severa en casos nuevos inferior a 0,58 por cada 1.000.000 de habitantes.
La lepra no solo afectó cuerpos, sino también sociedades. Durante siglos, el estigma fue tan relevante como la enfermedad: los pacientes eran aislados, considerados “muertos en vida” y excluidos de la comunidad. Hoy, la terminología ha cambiado: se habla de “personas con lepra” o “hanseniasis”, y se busca integrar plenamente a quienes presentan secuelas.
El Hospital Internacional de Colombia (HIC) enfatiza que: “A diferencia de lo que muchos creen, la lepra no se contagia fácilmente. La bacteria se transmite solo con un contacto prolongado y cercano con una persona infectada sin tratamiento, a través de gotículas respiratorias (similar a un resfriado). Sin embargo, la mayoría de las personas tienen una inmunidad natural contra la enfermedad, lo que significa que aunque entren en contacto con la bacteria, no necesariamente desarrollarán la infección. Además, un paciente en tratamiento ya no transmite la enfermedad, lo que refuerza la importancia de un diagnóstico temprano”.
Finalmente, sobre la detección temprana y el estigma, destacan: “El mayor reto en la lucha contra la lepra no es solo su diagnóstico, sino el estigma que aún la rodea. Muchas personas evitan buscar atención por miedo al rechazo, lo que puede hacer que la enfermedad avance sin tratamiento. La lepra no es sinónimo de aislamiento ni discapacidad, siempre y cuando se detecte y trate a tiempo”.
El Dr. Jarbas Barbosa, director de la OPS, agregó: “Abordar este grupo de enfermedades requiere un enfoque integral y multifacético”. Además, subrayó la importancia de implementar estrategias como la vigilancia, la administración masiva de medicamentos, la ampliación de la cobertura de la vacunación, el control de vectores y una mayor concientización y educación.
Claudia Lorena Pérez Clavijo, enfermera profesional y magíster en salud pública, recomendó a través del boletín de INS de 2025 fortalecer la vigilancia epidemiológica de la lepra mediante:
Si usted está interesado en alguno de los libros de la Editorial San Vicente Fundación, ingrese al siguiente link, acceda a nuestro catálogo y realice su proceso de compra
Visitar catálogo
Tel: (4) 516 74 43
Cel: 3017547479
diana.arbelaez@sanvicentefundacion.com